Di seguito le patologie del piede trattate dal Dottor. Tiberio Tommasini, presso il centro podologico "il Piede" con sedi in:
- via Battindarno, 8 Bologna.
- Padova via Vercelli 1.
- Pianoro (BO) via della Liberta 11/b.
 Piede diabetico rimedi e consigli
Piede diabetico rimedi e consigli
 Unghie a pinza o involuzione ungueale
Unghie a pinza o involuzione ungueale
 Onicocriptosi o unghia incarnita
Onicocriptosi o unghia incarnita
---
Onicomicosi da Candida
La Candida albicans è un lievito che si comporta come un agente opportunista, cioè è presente nell'essere umano senza provocare malattia, ma in determinate circostanze si rompe questo equilibrio e si ha infezione da Candida.
E' una forma rara di onicopatia dei piedi presente prevalentemente in soggetti immunodepressi. L'ambiente umido ed il contatto prolungato all'acqua favoriscono lo sviluppo di questa infezione.
L'onicomicosi da Candida è caratterizzata da aumento di spessore, fessurazioni, distrofia della lamina ungueale, onicolisi ed i tessuti periungueali possono infettarsi.
Piede diabetico rimedi e consigli

Il diabete è una patologia provocata da un'insufficienza di produzione di insulina ( tipo1 )
o di resistenza all'insulina ( tipo 2 ), in entrambi i casi si viene ad avere un eccesso di glucosio ( zucchero ) nel sangue.
L'eccesso di glucosio ( iperglicemia ) nel sangue negli anni provoca danni a vari organi:
occhi, reni, cuore, arteriopatie, nervi e piedi.
Il piede diabetico è una complicanza frequente sia nel diabete di tipo 1 che di tipo 2,
è caratterizzata da neuropatia e o arteriopatia. La prima causa insensibilità al dolore, al calore, alla vibrazione e al tatto; l'arteriopatia ostruttiva provoca un insufficiente apporto di sangue al piede.
La neuropatia determina un cammino alterato, incapacità a sentire lesioni, ferite, tagli, bruciature per pediluvi troppo caldi o oggetti all'interno delle scarpe.
Il dolore avvertito è minore al danno e così viene trascurato, da un semplice callo o una vescica si viene a formare un' ulcera sempre più profonda e grande con infezione.
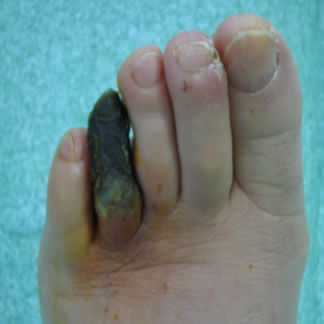
Nelle ulcerazioni come nella foto sotto il paziente spesso riferisce di avere un leggero dolore o non aver dolore .
L'arteriopatia provoca fragilità della cute che si lesiona con sollecitazioni minime, la difficoltà di guarigione delle ferite, il dolore a camminare e nei casi gravi la gangrena.
Se l'ulcerazione viene trascurata si infetta, e può portare a gangrena ed amputazione onde evitare che l'infezione si estenda. Nella foto gangrena secca per arteriopatia.
Terapia
La prevenzione è di primaria importanza più è frequente l'intervento del podologo, minore sarà la lesione da curare e maggiore sarà il controllo da parte del paziente ed i familiari delle condizioni dei piedi e delle abitudini di vita.
COSE DA FARE O EVITARE
da evitare il cammino scalzi,
controllare quotidianamente i piedi e le scarpe che non contengano oggetti caduti inavvertitamente,
applicare crema emolliente,
non fare pedicure da se,
utilizzare scarpe protettive progettate per la prevenzione delle lesioni tipiche di questa patologia e plantari realizzati con il calco in gesso per ridurre la pressione sui metatarsi e sui calli,
con cadenza regolare recarsi dal podologo che si occupa della cura dei piedi, del controllo superficiale della circolazione palpando i polsi arteriosi, della realizzazione dei plantari, della valorazione della sensibilità e delle informazioni sulle corrette abitudini da seguire.
Controllare lo stato di salute della circolazione sanguigna con eco color doppler venoso ed arterioso annualmente.
La prevenzione ha come obiettivo prevenire le lesioni che spesso comportano amputazioni come illustrato dalle foto successive.
Piede reumatico
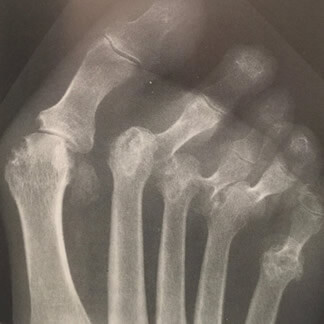
Le patologie reumatiche interessano frequentemente il piede.
Artrite reumatoide, artrosi, gotta, artrite psoriasica.
L'artrite reumatoide interessa i piedi in quasi la totalità dei malati ed evolve attraverso 4 fasi:
Fase sinoviale caratterizzata infiammazione sinoviale, osteoporosi diffusa.
Fase di erosioni epifisarie caratterizzata dalla comparsa radiografica di erosioni epifisarie multiple senza deformità evidenti, cioè si vedono con RX parziali distruzioni di osso.
Fase delle deformità si riscontrano in forma marcata e irriducibile con ridotta mobilità articolare. Alluce valgo e dita a martello e metatarsalgia sono alterazioni molto frequenti.
Fase di anchilosi progressivo aumento di rigidità articolare fino all'anchilosi (blocco dell'articolazione).
Artrosi è un'alterazione degenerativa delle articolazioni con interessamento della cartilagine articolare e formazione di osteofiti (formazione di osso) ai margini delle superfici articolari e sclerosi subcondrale. Vi è una riduzione dello spazio articolare e mobiltà.
Tipicamente vi è un interessamento dell'articolazione metatarsofalangea dell'alluce con esostosi (sporgenza di osso) dorsale e mediale della testa del 1° metatarso chiamato alluce rigido.
L'interessamento delle falangi delle dita minori provoca dita a martello, a maglio e ad artiglio.
Meno frequente è la presenza di artrosi nelle articolazioni del tarso o mediopiede e della caviglia.
Gotta
E' un artropatia infiammatoria prodotta da iperuricemia con depositi di cristalli che si depositano nello spazio articolare in particolare nell'articolazione metatarsofalgea dell'alluce e della caviglia. I cristalli danneggiano le superfici articolari creando infiammazione e artrosi. Il piede si presenta con rossore, gonfiore, dolore e calore nella zona dell'articolazione interessata.
Questa patologia causa la formazione di tofi gottosi che provocano erosione dell'osso localizzati intra articolari o extra articolari come si vede nella foto.
Artrite psoriasica
Questa forma artrosica è caratteristica della psoriasi, nella maggioranza dei casi è successiva alla comparsa delle classiche lesioni cutanee, ma può essere presente anche in assenza. Un altra alterazione che accompagna questa patologia è l'interessamento di alcune o anche tutte le unghie con aumento di spessore delle lamine ungueali, onicolisi, ipercheratosi subungueale e colorazione giallastra.
Tallonite o fascite plantare
il dolore calcaneare è un disturbo che può avere molteplici cause.
Le strutture anatomiche che possono causarlo sono:
fascia plantare, tendine d'Achille, muscolo tricipite surale, osso del calcagno, cuscinetto adiposo plantare, ernia discale, nervo tibiale.
la fascia plantare è una struttura tipo legamento o aponeurosi molto resistente che ha origine dalla tuberosità mediale del calcagno e termina a livello dei metatarsi e delle prime falangi delle dita.
La sua funzione principale è quella di sostenere l'arco plantare resistendo al carico verticale del peso. Il punto più suscettibile di dolore ed infiammazione è l'origine dal tubercolo del calcagno.
La fascia plantare forma un unità strutturale con il tendine d'Achille ed il tricipite surale. Quando vi è una ridotta elasticità ed un accorciamento della catena muscolare posteriore della gamba è più frequente riscontrare questo disturbo.
Altre alterazioni che lo favoriscono sono i piedi cavi e i piedi piatti.
Più raramente il dolore origina lateralmente e o posteriormente.
La forma più riscontrabile provoca dolore ai primi passi del mattino quando si scende dal letto e gradualmente migliora, ma ci sono forme dolorose che si accentuano durante la giornata lavorativa ed altre dove il dolore è continuo.
Frequentemente si riscontra con l'esame radiografico la presenza di uno sperone osseo, è provocato dalle sollecitazioni in trazione a cui è sottoposta l'inserzione della fascia plantare. Questa presenza non è la causa della comparsa del dolore.
La terapia indicata sono i plantari realizzati con il calco dei piedi per migliorarne il funzionamento biomeccanico e ridurre la tensione a carico della fascia plantare, esercizi di allungamento del tricipite surale, le onde d'urto e la tecar terapia.
L'osso del calcagno è sottoposto a carichi di lavoro notevoli, sia verticali che di trazione dove si inseriscono il tendine d'Achille e la fascia plantare.
Durante la fanciullezza e l'adolescenza si verifica spesso la comparsa di dolore al calcagno, chiamato morbo di Sever ciò è dovuto ad una sofferenza del nucleo di accrescimento.
Se il ragazzo svolge attività sportiva si consiglia di ridurre le ore di allenamento.
In età adulta il calcagno può essere dolente per edema osseo causato da un carico eccessivo di lavoro.
La presenza di edema si può diagnosticare con risonanza magnetica.
La terapia indicata sono i plantari realizzati con il calco dei piedi per migliorarne il funzionamento biomeccanico.
Il cuscinetto adiposo plantare è una struttura che deve ammortizzare il contatto del tallone al suolo per diminuire l'impatto che riceve l'osso del calcagno.
Quando si atrofizza questa struttura può comparire dolore al calcagno.
La terapia indicata sono i plantari realizzati con il calco dei piedi per migliorarne l'appoggio.
L'ernia discale può provocare la comparsa di dolore localizzato al tallone, con la valutazione clinica si possono eseguire delle manovre per valutare la presenza di ernia discale.
Il nervo tibiale può rimanere compresso nel percorso che fa vicino al malleolo interno, questo disturbo è chiamato sindrome del tunnel tarsale. La sua presenza provoca forti dolori localizzati al tallone di difficile diagnosi.
La terapia consigliata è chirurgica indirizzata alla riduzione della compressione del nervo.
Domande frequenti del podologo
quando ha iniziato il dolore?
In passato ha già avuto episodi simili?
Il dolore insorge ai primi passi al mattino o a fine giornata?
In che posizione precisa sente il dolore?
Che tipo di dolore è?
Peggiora a stare in piedi o a far sport?
Se fa sport che carico di allenamento e che superficie?
Che tipo di calzature utilizza?
Ha avuto traumi recentemente o in passato?
Piede Piatto
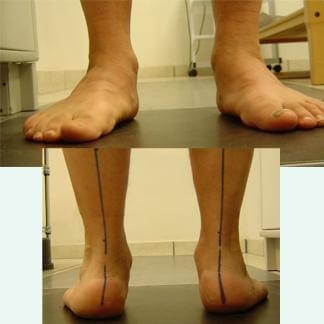
E' una alterazione del piede caratterizzata dall'abbassamento della volta plantare.
L'origine di questa patologia è dovuta a varie cause:
lassità legamentosa, cioè i legamenti e i tendini che tengono unite le ossa del piede cedono e si allungano più del normale.
Varismo e supinazione dell'avampiede cioè il primo metatarso rimane più sollevato degli altri così la parte interna del piede non appoggia a sufficienza, la caviglia, il retropiede e la volta plantare cadono internamente.
Accorciamento dei muscoli della gamba, questa alterazione fa si che durante il cammino la caviglia non riesce a flettere dorsalmente a sufficienza perchè il tendine di Achille tira troppo. Per riuscire a flettere a sufficienza quindi cede in eccessiva pronazione l' articolazione sottoastragalica e mediotarsica causando il crollo della volta plantare.
Dismetria degli arti inferiori, cioè diversa lunghezza delle gambe. Una dismetria di 5, 10 millimetri spesso viene ignorata e può provocare un solo piede piatto.
I sintomi più frequenti sono:
- affaticamento del piede
- dolore alla caviglia
- dolore nella zona dove si attacca nel osso scafoide il tendine del muscolo tibiale posteriore
- tendinite del tendine del muscolo tibiale posteriore
- tendinite del tendine di Achille
- fascite plantare
- dolore metatarsale.
Terapia
I plantari realizzati con il calco dei piedi sono la terapia più indicata, sono consigliati dai 4 anni in poi.
Nei casi di grave piattismo nell'età compresa tra i 9 e i 12 anni è risolutivo un piccolo intervento chirurgico con l'inserimento di un endortesi nel seno del tarso.
Piede Sportivo
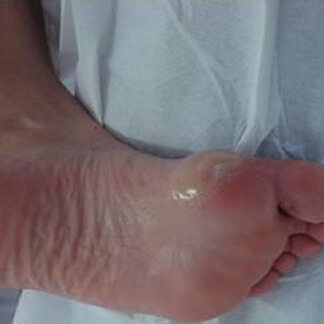
La pratica sportiva sottopone i piedi e gli arti inferiori ad un carico di lavoro notevole che può provocare traumi e varie patologie.
Le alterazioni anche minime dell'anatomia e fisiologia delle estremità inferiori predispongono l'insorgenza di patologie quando vengono sottoposte a sollecitazioni sportive.
Le più frequenti sono:
- flittene ( vesciche ) che possono interessare gli strati profondi della cute
- calli
- ematoma cutaneo o subungueale
- dermatomicosi o piede d'atleta
- distorsioni
- tallonite efascite plantare
- tendinite
- metatarsalgia
- neuroma di Morton
- unghia incarnita
- borsite
- frattura da stress.
TERAPIA
La prevenzione è la migliore terapia in ambito sportivo, la si può applicare a vari livelli.
Le creme per idratare e rendere elastica la cute per evitare dolorose flittene ( vesciche ),
il bendaggio o taping per prevenire le distorsioni o proteggere dopo lesioni e traumi,
i plantari per migliorare il funzionamento biomeccanico dei piedi e degli arti inferiori, ridurre i carichi di pressione, i dolori ai piedi e alle gambe,
le calzature per migliorare l'impatto e l'aderenza con il suolo,
graduare gli allenamenti per evitare eccessivi carichi di lavoro.
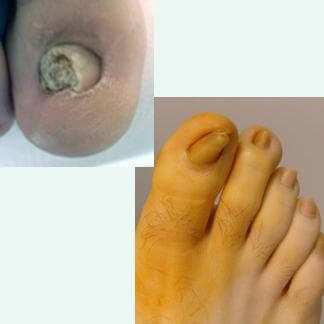
Unghie a pinza o involuzione ungueale
 I
I
l termine indica un'alterazione della convessità trasversale della lamina ungueale.
Se ne possono individuare diversi tipi:
- a pinza,
- a tegola,
- con i margini laterali ad angolo acuto.
Le unghie a pinza sono una distrofia caratterizzata da un'eccessiva convessità. Possono essere colpite tutte le dita ma più frequentemente l'alluce. L'incurvamento della lamina aumenta lungo l'asse longitudinale e verso il margine libero della lamina. Esistono diversi gradi di convessità: nei casi estremi i bordi laterali distali possono serrarsi fino a toccarsi. Quest'alterazione non sempre è accompagnata da dolore, ma quando è presente anche il peso delle lenzuola diventa insopportabile. Le alterazioni conseguenti all'involuzione possono essere: ridotto apporto sanguigno a livello del letto ungueale, infiammazione e ulcerazione del solco, dolore. Le unghie a tegola hanno un'aumentata convessità che rimane uniforme lungo l'asse longitudinale, i margini laterali della lamina rimangono paralleli. Quest'alterazione predispone alla comparsa di ipercheratosi nei solchi periungueali. Le unghie con uno od entrambi i margini laterali ad angolo acuto hanno una superficie piatta, anche queste sono predisposte alla comparsa di tilomi nei solchi periungueali.
L'eziologia, nelle forme simmetriche spesso è ereditaria, nelle forme asimmetriche è acquisita e può essere dovuta a traumi, dermatosi, deformazioni del piede, utilizzo di calzature non congrue rispetto alla forma del piede e senilità.
Trattamento
Il trattamento per questi casi si avvale dell'applicazione di un tutore ungueale cioè un filo in titanio che riduce la curvatura della lamina e permette di ridurre la pressione sui solchi ungueali.
Si asporta la callosità o si cura la lesione se presente.
Se questo tutore non ottiene buoni risultati è consigliato ricorrere ad intervento di matricectomia con fenolo per ridurre la larghezza della lamina e pertanto la pressione esercitata.
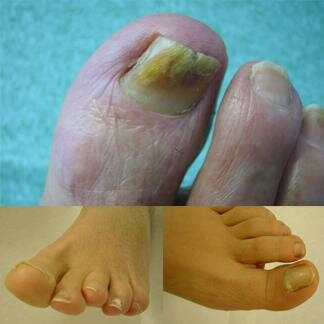
Onicomicosi

Le onicomicosi, sono infezioni provocate dalla penetrazione e colonizzazione di dermatofiti, muffe e lieviti a livello del tessuto ungueale.
I dermatofiti sono miceti antropofili e cheratinofili, in grado di sopravvivere solo sulla cheratina. Le muffe sono miceti con tallo miceliale che si riproducono per germinazione e sono in grado di provocare onicopatie. I lieviti sono funghi unicellulari che si moltiplicano per gemmazione multipolare e generalmente sono saprofiti. Le infezioni fungine dell'unghia interessano il 3- 5 % della popolazione, l'incidenza aumenta con l'età e sono la causa più frequente di onicopatie. La maggioranza delle onicomicosi è provocata da dermatofiti, ma sono in aumento le infezioni sostenute da muffe non dermatofitiche e lieviti. La valutazione dell'eziologia micotica ed il riconoscimento dell'agente patogeno non sono sempre di facile attuazione, è perciò buona norma oltre all'osservazione dell'aspetto clinico effettuare indagini microscopiche, colturali e istologiche. L'onicomicosi da Candida albicans interessa prevalentemente le unghie delle mani, spesso colpisce pazienti , immunodepressi o affetti da candidasi mucocutanea cronica.
Dal punto di vista clinico le onicomicosi si possono classificare in funzione alla localizzazione e modalità di invasione dell'apparato ungueale in:
- onicomicosi subungueale distale (primaria e secondaria)
- onicomicosi superficiale
- onicomicosi subungueale prossimale
- onicomicosi endonix
L'onicomicosi subungueale distale primaria da dermatofiti è la forma più frequente di invasione micotica. L'agente responsabile dell'infezione penetra attraverso l'iponichio, il letto o il solco laterale e gradualmente invade la parte ventrale dell'unghia principalmente in direzione prossimale con formazione di bande longitudinali giallo-brunastre. Progressivamente si può estendere a tutta l'unghia. Come conseguenza all'invasione micotica si ha una reazione infiammatoria del letto con ipercheratosi e onicolisi. Il Trichophyton rubrum ed il Trichophyton mentagrophytes interdigitale sono i patogeni più frequentemente causa d'infezioni dermatofitiche, solitamente colpiscono l'unghia dell'alluce, ma qualsiasi unghia può essere interessata al fenomeno. Nella sindrome "una mano due piedi" (è presente onicomicosi cutanea nei piedi ed in una mano, generalmente quella che tocca più frequentemente i piedi) il T. rubrum è l'agente patogeno responsabile che dalla superficie palmo-plantare invade l'iponichio e poi l'unghia.
Nell'onicomicosi subungueale distale secondaria ad onicolisi, il punto di partenza dell'infezione è il bordo distale o laterale dell'unghia di sotto al quale si accumula del materiale organico che può ospitare microrganismi potenzialmente patogeni. Generalmente sono più interessate le unghie dei piedi che si presentano con ipercheratosi e discromie brunastre della lamina..
L'onicomicosi superficiale si osserva esclusivamente nelle unghie dei piedi e viene interessata solo la parte superficiale della lamina ungueale. Spesso passa inosservata per la scarsa sintomatologia clinica, poiché la lamina non viene distrutta e non si associa dolore. L'onicomicosi superficiale nella quasi totalità dei casi si presenta bianca, raramente nera. Clinicamente la lamina ungueale mostra piccole chiazze biancastre, opache e friabili a margini netti
che se si espandono possono interessare anche tutta la superficie della lamina.
L'onicomicosi nera superficiale si differenzia per la colorazione e gli agenti patogeni . L'onicomicosi subungueale prossimale è una forma rara di onicomicosi. Clinicamente si manifesta con leuconichia della porzione prossimale e ventrale della lamina che può estendersi fino ad interessare buona parte dell'unghia..
è più frequente in pazienti immunodepressi.
L'onicomicosi endonix si distingue per l'interessamento di tutta la lamina senza il coinvolgimento del letto ungueale, si ritiene che i dermatofiti invadano direttamente la lamina per la grande affinità con le cheratine dureClinicamente si presenta con una colorazione biancastra della lamina
La terapia topica è indicata nell'onicomicosi subungueale distale nello stadio iniziale con massimo di 2-3 unghie interessate e nell'onicomicosi superficiale.
La terapia sistemica associata a quella topica permette una più rapida ed efficace risoluzione dell'infezione micotica .
Cause
La causa è data dalla penetrazione e colonizzazione di miceti nell'apparato ungueale.
L'onicomicosi distale subungueale è la forma più frequente e se trascurata con il tempo può colonizzare tutta al lamina ungueale.
L'onicomicosi bianca superficiale interessa principalmente le unghie delle dita minori in particolare se il dito vicino sovrasta mantenedo in un ambiente umido l'unghia.
L'onicomicosi prossimale subungueale è una forma rara presente in pazienti immunodepressi.
I più frequenti all'esame culturale sono i miceti dermatofiti come il trichophyton rubrum e interdigitale, meno frequenti sono muffe non dermatofitiche e i lieviti come la candida albicans.
La presenza di onicomicosi aumenta con l'età.
Onicomadesi
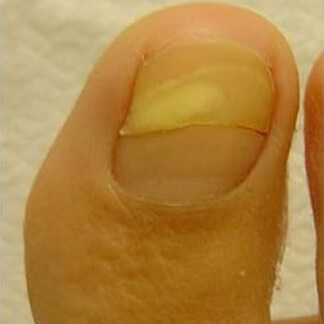
Indica il distacco spontaneo dell'unghia dalla matrice.
Inizialmente appare una minima scissione nella porzione prossimale della lamina, con la crescita dell'unghia diverrà evidente un distacco di lunghezza proporzionale alla persistenza dell'evento patologico che ha determinato un'interruzione momentanea dell'attività mitotica delle cellule di tutta la matrice ungueale. La separazione che inizia dalla base dell'unghia può, quindi, proseguire fino al bordo libero con conseguente caduta dell'annesso.
L'onicomadesi delle unghie dei piedi frequentemente è causata da traumi violenti o ripetuti causati da calzature inadatte e da attività sportive. Meno frequentemente l'onicomadesi deriva da gravi malattie sistemiche quali la dermatite bollosa, il morbo delle mani, piedi e bocca, chemioterapia, radioterapia, matricopatia, ipofunzione di ancoraggio ai tessuti del letto e perionissi acuta.
Se si escludono i traumi come fattore eziologico si consiglia il paziente di consultare il medico. In ogni caso sono adatti trattamenti che favoriscono la protezione dell'unghia. Qualora sia necessario sarà utile asportare la lamina distaccata, affinché non sia accidentalmente strappata da calze, coperte lenzuola ecc.
Onicolisi
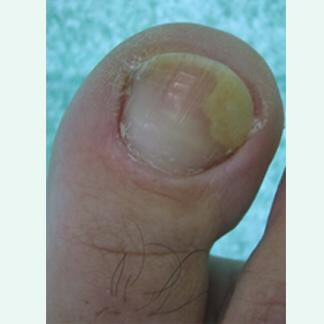
Indica il distacco dell'unghia dal letto ungueale. Il distacco può interessare il margine distale, quello laterale o entrambi. Quando il distacco raggiunge la matrice l'onicolisi si definisce completa.
Le principali cause di onicolisi riguardante le unghie dei piedi sono i traumi minori ripetuti e le infezioni micotiche primarie. Cause meno frequenti di onicolisi sono: psoriasi, ematomi, cicatrici del letto, disidrosi, epidermolisi bollose, herpes simplex, ipertiroidismo, sindrome delle unghie gialle, lupus eritematoso sistemico, tumori benigni e maligni del letto ungueale. I traumi minori sono determinati da anomalie di allineamento delle dita come alluce valgo, dita a martello, sovrapposizioni delle dita, e dall'uso di calzature non sufficientemente larghe.
La lamina nell'area corrispondente al distacco presenta una colorazione biancastra. L'onicolisi crea uno spazio tra la lamina ed il letto nel quale spesso proliferano microrganismi, soprattutto batteri ed in particolare lo "Pseudomonas Aeruginosa", e lieviti. In questi casi la presenza di invasione batterica determinerà la comparsa di pigmentazione giallastra o bruna, spesso maleodorante. Le infezioni micotiche primarie attaccano prima il letto ungueale estendendosi dal margine distale in direzione prossimale distaccando gradualmente l'unghia dal letto. La psoriasi presenta un quadro di onicolisi caratteristico con interessamento del margine distale della lamina, che scollandosi dal letto acquista una colorazione biancastra. Tra l'area biancastra e l'area normale di colorazione rosa è presente un orlo eritematoso. La psoriasi interessando il letto ungueale può presentare la comparsa di aree giallastre o rosa salmone con forma irregolare associate ad onicolisi, queste sono definite"Chiazze a macchia d'olio o color salmone".
Se possibile, trattamento della patologia di base responsabile dell'onicolisi, se l'evento scatenante sono i microtraumi per anomalie assiali delle dita, utilizzare ortesi digitali protettive ed indirizzare il paziente al tipo di calzatura più idonea.
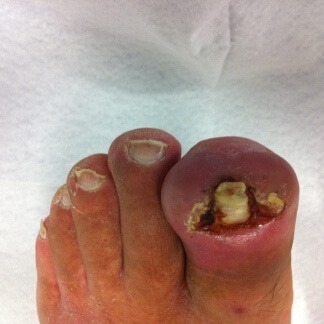
Onicocriptosi o unghia incarnita

L'onicocriptosi o unghia incarnita è una frequente affezione che può interessare qualsiasi dito del piede ma principalmente l'alluce. Si manifesta con infiammazione dei tessuti periungueali e forte dolore.
Sono catalogate cinque varietà di onicocriptosi:
- unghia incarnita giovanile
- unghia incarnita infantile
- unghia incarnita da ipertrofia della piega ungueale laterale
- unghia incarnita da alterazione della curvatura della lamina
- unghia incarnita del margine distale
Eziologia
L'unghia incarnita giovanile insorge principalmente in soggetti adolescenti per la presenza di iperidrosi e quindi macerazione dei tessuti periungueali e per la sottigliezza della lamina che la rende tagliente. In questi soggetti, le cause scatenanti più frequenti sono il taglio errato della lamina con la formazione di speroni ungueali che ledono le pieghe ungueali laterali, traumi dovuti all'attività sportiva (in particolare il gioco del calcio) o altre attività ludiche che favoriscono i traumatismi.
L'unghia incarnita infantile, principalmente manifesta a carico dell'alluce, si può presentare nelle seguenti forme:
-onicocriptosi da malallineamento congenito dell'unghia
Il malallineamento della lamina è una condizione ereditaria caratterizzata dalla crescita dell'unghia con deviazione laterale e raramente mediale. Questa alterazione causa generalmente la lesione nel solco ungueale corrispondente alla deviazione.
- onicocriptosi distale con unghia normoallineata
L'onicocriptosi distale insorge quando anteriormente al margine distale della lamina è presente un ipertrofia dei tessuti molli tale da impedire una normale crescita. L'alterazione interessa generalmente i primi mesi di vita e può essere accentuata dal calciare del bambino, regredisce nella maggioranza dei casi spontaneamente dopo i sei mesi di vita.
- onicocriptosi da ipertrofia congenita delle pieghe ungueali laterali
L'onicocriptosi da ipertrofia congenita delle pieghe ungueali laterali è spesso bilaterale e simmetrica, è presente nei primi mesi di vita ed il dolore tende ad aumentare quando il bambino inizia a camminare, generalmente regredisce spontaneamente in alcuni mesi.
- onicocriptosi disto-laterale.
Questo tipo di onicocriptosi colpisce con maggior frequenza i maschi rispetto alle femmine perché spesso conseguente al tipo di attività sportiva praticata. L'onicocriptosi disto-laterale può essere conseguente ad un errato taglio dell'unghia che causa la formazione di uno sperone lesivo per i tessuti periungueali.
L'ipertrofia della piega ungueale laterale è conseguente generalmente a ripetuti episodi di onicocriptosi protratte nel tempo, questa alterazione predispone ulteriormente all'insorgenza di nuovi episodi per l'aumentata pressione esercitata dal bordo laterale dell'unghia sulla piega ungueale laterale. Questi pazienti possono essere sottoposti a trattamento conservativo, a trattamento cruento con fenolo o laser oppure all'asportazione chirurgica del tessuto ipertrofico.
Onicocriptosi da alterazione della curvatura trasversale interessa le unghie a pinza o a tegola che determinano un'aumentata pressione nel solco ungueale laterale. Quest'alterazione è più frequente negli adulti e negli anziani. In questi casi il fattore scatenante può essere un piccolo trauma od un errore nel taglio dell'unghia. Nei pazienti affetti da quest'alterazione è indicato l'uso di un tutore ungueale che riduce la convessità della lamina e diminuisce la pressione sui solchi.
L'onicocriptosi distale è spesso conseguente all'avulsione traumatica o chirurgica della lamina. La mancanza della lamina determina un sollevamento dell'iponichio che impedisce alla nuova unghia di crescere senza incarnirsi. Il trattamento si avvale della ricostruzione ungueale con resina acrilica che viene ancorata al moncone di unghia presente, ricoprendo tutta la superficie dell'iponichio ne contiene il sollevamento, permettendo cosi la crescita della lamina. Nei casi in cui questo trattamento non riesca o sia impossibile farlo è indicato il trattamento chirurgico.
Può presentarsi, in fase iniziale con rossore, gonfiore e dolore alla compressione, e dopo lungo tempo con dolore continuo e formazione di tessuto di granulazione simile ad un bottone carnoso riccamente vascolarizzato, che può coprire parzialmente la lamina ungueale. La formazione del tessuto di granulazione è conseguente al perdurare della lesione nel solco periungueale da parte della lamina.
Il trattamento conservativo nelle onicocriptosi consiste nell'asportazione dello sperone ungueale, accurata disinfezione, steroidi topici in occlusione e zaffatura con cotone o materiale spugnoso da interporre tra la lamina ed il tessuto sottostante. Si consiglia l'uso di calzature traspiranti e comode ed evitare giochi o sport che possano causare traumi. La risoluzione dell'affezione richiede da pochi giorni ad alcune settimane. Frequenti sono i casi di recidive.
I trattamenti cruenti sono, la matricectomia laterale chirurgica, la fenolizzazione del corno laterale della matrice e l'eliminazione del corno laterale mediante laser, tutti questi interventi riducono la larghezza della lamina e quindi la pressione che la stessa provoca nelle pieghe ungueali laterali. I trattamenti più invasivi sono più efficaci e presentano rari casi di recidive.
Il trattamento conservativo si avvale anche dell'ortonixia, cioè dell'applicazione di strumenti sulla superficie della lamina che ne riducono la curvatura e la pressione nei solchi ungueali. In ortonixia si utilizzano principalmente due tecniche, la barretta plastiche BS e il filo di titanio.
Metatarsalgia
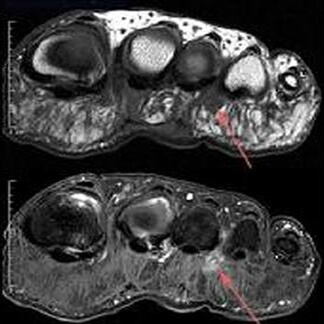
La metatarsalgia è un dolore acuto o cronico in corrispondenza di una o più articolazioni metatarso-falangee provocato dalla compromissione, su base meccanica e non, delle strutture anatomiche che interagiscono con l’ articolazione ( osso, cartilagine, capsulae legamenti, vasi, nervi,tendini, borse, sottocute e cute.
Le malattie metaboliche sistemiche che possono dare manifestazioni cliniche a livello metatarsale sono il diabete, la gotta e l’ osteoporosi.
L’ attività fisica svolta dagli sportivi tende a proteggerli dalle malattie metaboliche o dalle complicanze agli arti inferiori, quindi sono manifestazioni patologiche non molto frequenti. Nell’ ultimo ventennio, l’ atteggiamento dei medici nei confronti del diabete mellito è cambiato molto ed oggi l’ attività fisica e sportiva è considerata utile ai fini preventivi, in grado di limitare l’ insorgenza e la progressione della malattia e favorire un miglior controllo dello stato metabolico.
Essendo il diabete una patologia complessa è necessario un approccio multidisciplinare con partecipazione di diabetologo, dietologo, medico dello sport, cardiologo ortopedico e podologo.
Il diabete predispone a neuropatia e arteriopatia distale, la prima determina la riduzione della sensibilità tattile e dolorifica, squilibrio della muscolatura intrinseca del piede con sovraccarico metatarsale e secchezza dell’ epidermide.
L’ arteriopatia diabetica interessa spesso le estremità distali dei piedi e si manifesta con ulcerazioni di difficile guarigione, gangrena secca quando è interessata la componente arteriosa e umida se prevale la componente ostruttiva venosa.
La metatarsalgia rappresenta spesso la prima manifestazione clinica della gotta, ma fa parte di un complesso clinico a localizzazioni multiple articolari, epatiche, renali e cardiovascolari dovute alla iperuricemia.
Il piede gottoso si presenta sotto due differenti aspetti: artrite acuta e gotta cronica.
- L’artrite acuta ha esordio improvviso e notturno colpisce tipicamente la prima articolazione metatarso-falangea con dolore, edema e pelle a buccia d’ arancia.
- La gotta cronica rappresenta l’ evoluzione lenta e progressiva della malattia con alternanza di crisi acute e periodi di benessere. Si verifica accumulo di cristalli di urato di sodio nel liquido sinoviale e nei tessuti molli periarticolari, dopo alcuni anni dalla crisi iniziale si realizza la gotta tofacea. La zona più colpita sono le articolazioni metatarso-falangee e successivamente le restanti articolazioni del piede.
Clinicamente le metatarso-falangee presentano edema dei tessuti periarticolari , limitazione articolare e distruzione dei capi articolari.La terapia appropriata della gotta al suo esordio nella fase acuta può guarire la malattia ed evitare la degenerazione tipica della gotta cronica.
Alcuni tipi di malattie reumatiche quali, l’ artrite reumatoide, la sindrome di Reiter, la spondiloartrite anchilosante e l’ artrite psoriasica, spesso interessano l’ area metatarsale con patogenesi osteoarticolare, tenovaginitica e borsitica. Nell’ artrite reumatoide l’ interessamento dell’ avampiede è quasi sempre costante e precoce. L’ artrite reumatoide colpisce il piede in due modi: prima l’ iperplasia e l’ ipertrofia sinoviale portano alla distensione delle strutture capsulari con lassità legamentosa e squilibrio muscolare, successivamente l’ evoluzione del processo infiammatorio porta alla distruzione enzimatica della cartilagine, dei tessuti periarticolari e delle normali strutture di stabilizzazione articolare con sublussazione e lussazione dorsale delle articolazioni metatarso-falangee, con rottura della placca glenoidea plantare attraverso la quale protrudono le teste metatarsali erose e deformate dal panno infiammatorio. Il dolore è conseguente allo stato infiammatorio ed all’ alterata biomeccanica.
Tutto ciò comporta la comparsa di metatarsalgia, ipercheratosi e talvolta ulcerazioni da sovraccarico. Nel quadro evolutivo rientra anche l’ alluce valgo, fragilità cutanea e osteoporosi per la terapia con corticosteroidi. L’ artropatia psoriasica si presenta spesso all’ avampiede con le caratteristiche dell’ artrite reumatoide e talvolta associata ad un vera reumatoide. L’ interessamento del piede è precoce e può essere unilaterale, bilaterale, simmetrico o asimmetrico, generalmente meno distruttivo dell’ artrite reumatoide. Questa patologia è caratterizzata dalla presenza di dermatosi e dal dito a salsicciotto con le tipiche alterazioni ungueali.(17) I tessuti molli plantari dell’ avampiede sono sottoposti a forze verticali e di taglio che normalmente vengono tollerate da essi. Maggiore è il loro spessore e maggiore è la loro capacità di ammortizzare e dissipare le sollecitazioni(12). A livello plantare la cute è più spessa perché è maggiore lo sviluppo dello strato corneo, anche il tessuto sottocutaneo è più spesso rispetto alla regione dorsale del piede. Il tessuto sottocutaneo è costituito principalmente da tessuto grasso contenuto in una impalcatura reticolare di tessuto fibroso che ne impedisce, sotto carico, lo schiacciamento permettendo il passaggio di vasi, nervi e tendini.
Tale struttura reticolare impedisce inoltre la dislocazione del tessuto grasso ed ancora la cute all’ osso sottostante. Sotto ogni testa metatarsale può essere individuato un cuscinetto adiposo dotato di un piano di clivaggio rispetto al cellulare circostante. Il reticolo fibroso è organizzato in fibre longitudinali, verticali ed orizzontali che lo rendono in grado di ridistribuire e scomporre i carichi allargando la superficie d’ appoggio e resistere alle forze di taglio(13). Nel soggetto normale non sintomatico esiste quindi un equilibrio fra entità degli stress e capacità di assorbimento di questi da parte di tutte le strutture dell’ avampiede.
Una metatarsalgia può quindi insorgere sia per aumento degli stress, ma anche per una riduzione della capacità di assorbimento degli stress stessi da parte della soletta plantare per perdita delle sue capacità meccaniche. Con l’ età la soletta plantare va incontro ad ipotrofia e perde in parte le sue capacità protettive nei confronti delle teste metatarsali. Tale situazione può essere favorita da patologie sistemiche quali il diabete e l’ artrite reumatide. Un'altra causa di metatarsalgia sono le patologie dermatologiche quali bolle, macule, noduli, pustole, calli e verruche. Quest’ ultime sono una proliferazione epiteliale benigna dovuta all’ infezione virale da parte di alcuni tipi di papilloma virus umano. Nelle zone di sovraccarico si può verificare un aumento dello spessore dello strato corneo con comparsa di ipercheratosi, queste possono avere aspetti differenti, il durone si presenta per un iperpressione in un area diffusa, il callo in un’ area circoscritta e il tiloma in un’ area puntiforme, queste alterazioni negli sportivi possono causare forti dolori che scompaiono con l’ asportazione e l’ uso di ortesi plantari ed esercizi muscolari di allungamento. Patologie traumatiche che spesso interessano la cute degli sportivi sono le bolle plantari che si producono per frizione con calzini e calzature in sport di lunga durata, queste possono arrivare ad interessare i tessuti profondi. Un vasto gruppo di lesioni che possono provocare metatarsalgia è quello delle neoplasie di cute e sotto cute e ossee anche se peraltro molto rare, come l’ osteoma osteoide, condroblastoma, sarcoma, tumore a cellule giganti, melanoma e metastasi tumorali(14).
Le alterazioni delle borse sierose sono frequentemente riscontrate negli sportivi, sono caratterizzate da ispessimento per compressione cronica eccessiva delle parti molli contro il suolo o la scarpa. Comunemente si possono riscontrare borsiti sopra ad un’ esostosi dorsale che coinvolge la base del primo metatarsale ed primo cuneiforme soprattutto in casi di piede cavo anteriore, oppure si possono sviluppare su larghe esostosi dorsali o mediali della prima metatarso-falangea nei casi di alluce rigidi o valgo. Si può riscontrare in corrispondenza della 5° articolazione metatarso-falangea in caso di 5° metatarso varo. Sotto la prima articolazione metatarso-falangea le borsiti possono associarsi a sesamoidi ipertrofici, irregolari, osteoartritici, e come tutte le altre articolazioni metatarso-falangee le borsiti possono insorgere per alterazioni biomeccaniche che causano un sovraccarico in corrispondenza di queste regioni. Talvolta si riscontrano borsiti traumatiche acute per un trauma violento. Le tendiniti che possono provocare metatarsalgia sono quelle infiammatorie delle patologia reumatiche e la tendinite del flessore lungo dell’ alluce che provoca dolore in corrispondenza al nodo di Henry sotto la base del primo metatarsale o sotto la testa del primo metatarsale dove scorre tra i sesamoidi(18) Radicolopatie e neuropatie periferiche sono patologie frequenti nella popolazione sportiva, possono determinare una sindrome dolorosa all’ avampiede o al piede e può estendersi prossimamente all’ arto inferiore. Le prime sono caratterizzate da un coinvolgimento di più nervi periferici con distribuzione bilaterale e progressione centripeta. Le seconde sono caratterizzate dall’ interessamento di un singolo nervo con distribuzione esclusiva della sintomatologia nell’ area di innervazione di questo. Le sindromi canalicolari sono espressione di una neuropatia meccanica da intrappolamento dei nervi periferici della caviglia e del piede, la neuropatia si realizza in punti anatomici ben identificati, quasi sempre in seguito ad una sofferenza microtraumatica del tronco nervoso e a secondo della localizzazione la sintomatologia può essere plantare o dorsale. La sintomatologia disestesica dolorosa plantare è sostenuta dalle sindromi canalicolari del nervo tibiale posteriore e dei sui rami denominata tunnel tarsale mediale, dei nervi interdigitali plantari denominata Civinini-Morton:
Questa patologia è caratterizzata da ispessimento del nervo interdigitale, più frequentemente localizzata nel 3° spazio intermetatarsale . Esordisce con dolore metatarsale che si irradia ad una o due dita, generalmente la 3° e la 4°, ma non solo. La terapia si avvale di ortesi plantari, infiltrazioni ecoguidate e chirurgia solo con ispessimento del nervo oltre 1 cm.
La sintomatologia disestesica dolorosa dorsale può essere causata da una sindrome canalicolare del nervo peroniero profondo, sindrome del tunnel tarsale anteriore, sindrome canalicolare del nervo peroneo superficiale e dei nervi cutanei dorsali del piede. La terapia si basa su quattro diversi mezzi terapeutici che possono essere usati da soli od in combinazione: terapia medica generale ed infiltrazioni locali, terapia fisica strumentale e chinesi terapia, terapia ortopedica con immobilizzazioni ed ortesi e terapia chirurgica con neurolisi(19). Le patologie ossee ed articolari che interessano l’ area metatarsale negli sportivi sono rappresentate da lesioni osteocondrali, fratture da stress. Le lesioni osteocondrali sono alterazioni su base traumatica o microtraumatica che interessano la cartilagine articolare, l’ osso subcondrale o entrambi questi distretti. L’ osteocondrosi può esordire anche in giovane età con la malattia di Freiberg anche se piuttosto rara ed interessa gli adolescenti tra i 12 ed i 15 anni principalmente a carico della 2° testa metatarsale( 68%)e 3° testa (27%), ma in realtà è stato possibile evidenziare tale patologia anche in soggetti la cui età variava da 8 a 77 anni. La malattia infatti pur iniziando in età evolutiva, in molti casi non si manifesta clinicamente fino a quando non si realizza un’ artrosi dell’ articolazione interessata.
Se si manifesta tra i 12 ed i 15 anni si presenta con dolore al carico e alterazioni strutturali della testa del metatarsale interessato che si presenta irregolare ed appiattita.(20) Le lesioni osteocondrali da traumi sportivi interessano principalmente la prima articolazione metatarso-falangea, e la seconda se il secondo metatarsale è particolarmente lungo rispetto al primo. Le lesioni possono consistere in distacchi condrali od osteocondrali sia sul versante metatarsale che sesamoideo, in particolare mediale. Le attività maggiormente implicate sono running di lunga durata, marcia, lo sci di fondo tennis, calcio pattinaggio e danza. La sintomatologia consiste in dolore articolare cronico con episodi di sinovite e limitazione funzionale, la terapia si avvale di antinfiammatori ed infiltrazioni di acido ialuronico a medio-basso peso molecolare per avere una risposta rigenerativa..(21) A livello della prima articolazione metatarso-falangea si può verificare una distorsione della porzione plantare della capsula articolare. E’ tipicamente il risultato dell’ iperestensione forzata dell’ articolazione, come potrebbe verificarsi nelle mischie del rugby o di altri sport d’ impatto. E’ di più frequente riscontro sulle superfici di gioco sintetiche. L’ articolazione metatarso-falangea è dolente tumefatta e l’ atleta assume un andatura con il piede antalgica e non propulsiva(22). Le patologie ossee nello sport possono essere da trauma acuto con frattura o per microtraumatismo ripetuto che provoca uno stadio prefratturativo e se non curato esitare in fratture da stress. Le fratture da trauma acuto interessano principalmente il 5° metatarsale ed i sesamoidi e sono abbastanza frequenti in traumatologia dello sport, colpendo soprattutto atleti praticanti basket, calcio, pallavolo. Le fratture che interessano il 5° metatarsale sono: frattura della tuberosità apofisaria, frattura diafisiaria prossimale (Jones’ s fracture) e frattura diafisiaria (dancer’ s fractures).
Nella prime due il meccanismo di frattura prevede un trauma a direzione verticale con il piede in inversione ed in equinismo a cui si deve aggiungere la contrazione riflessa del muscolo peroneo breve il cui tendine si inserisce proprio sulla tuberosità apofisiaria. Per la diagnosi è sufficiente la clinica ed una radiografia, il trattamento per la frattura apofisiaria si avvale di gambaletto gessato per 4-6 settimane seguita da fisioterapia. Per la frattura diafisiaria prossimale la scelta fra il trattamento conservativo e chirurgico è controversa. Si tratta infatti di un tipo di lesione con un lento processo riparativo per il tipo di per fusione vascolare terminale di questa zona.
Tutto ciò ad un elevato rischio di ritardo di consolidazione e pseudoartrosi ed aumenta il rischio di rifratture. Il trattamento conservativo considera tempi di immobilizzazioni gessata in scarico fino a 8-9 settimane. Il trattamento chirurgico si avvale di viti o fili di kirschner e gambaletto gessato.(23) Le fratture della diafisi del 5° metatarsale o dancer’s fractures sono generalmente a decorso spirale o obliquo, il meccanismo di lesione vede quasi sempre una posizione di demipointe con carico massimale sulle teste metatarsali e caviglia in posizione di completa flessione plantare. Il trattamento dipende dal grado di scomposizione della frattura. Nelle fratture composte è sufficiente un gambaletto gessato per 4-5 settimane con ripresa della piena attività sportiva dopo 8-10 settimane, nelle fratture scomposte è necessario un trattamento chirurgico di riduzione a cielo aperto con fissazione con filo di Kirschner endomidollari gambaletto gessato e ritorno all’ attività sportiva dopo 5-6 mesi.(24) Le fratture da trauma acuto dei sesamoidi, generalmente il tibiale o la lussazione sono una patologia piuttosto frequente per l’ aumento della pratica sportiva su terreni artificiali e calzature molto flessibili, nelle lussazioni il trattamento chirurgico consiste nel riposizionare il sesamoide e suturare il legamento.(25) Nelle fratture se con il riposo e lo scarico non si ottiene una remissione dell’ algia si effettua l’ asportazione chirurgica del sesamoide.(26). Le fratture e prefratture da stress sono causate da una seri di sollecitazioni ripetute e cicliche che superano la capacità di resistenza di un osso sano, con prevalenza dell’ attività osteoclastica di riassorbimento rispetto a quella osteoblastica di apposizione.(27)
Le fratture e le prefratture da stress possono verificarsi in molte zone del piede negli sportivi, e sfuggono facilmente alla documentazione radiografica e possono quindi non essere diagnosticate e trattate in modo adeguato causando una significativa invalidità. Il meccanismo di lesione è quasi sempre un cambiamento di attività, come un aumento di carichi di allenamento troppo repentino o nuovi gesti atletici; talvolta il cambiamento può avvenire nell’ atleta, ad esempio un influenza che impedisce per una settimana l’ allenamento può indebolire la resistenza scheletrica a tal punto da produrre una frattura da sforzo alla ripresa del normale regime di allenamento. I siti più comuni sono di lesione sono le dialisi del 2° metatarsale, fino al 5° metatarsale ed i sesamoidi. Le lesioni sul terzo distale del 2° o 3° si riscontrano più comunemente in atleti impegnati in attività di corsa su lunghe distanza. Le fratture della base del 2° si riscontrano nei ballerini di danza classica. Le fratture da stress del terzo prossimale del 5° e dei sesamoidi sono più comuni negli sport che praticano la corsa con rapidi cambi di direzione come il basket. Il dolore inizialmente si verifica verso la fine dell’ attività, con il tempo i sintomi si presentano prima e durano di più, spesso persistendo oltre il periodo dell’ attività sportiva. Il mezzo diagnostico più indicato specialmente all’ esordio è la scintigrafia, a distanza di tempo può essere utile anche l’ esame radiografico in quanto si può rilevare una risposta di guarigione dell’ osso. Il trattamento consiste nella riduzione dell’ attività fino alla scomparsa del dolore, l’ utilizzo di ortesi plantari ove possibile, seguito da una graduale ripresa evitando qualsiasi sintomo nello stadio di prefrattura, immobilizzazione e rimozione del carico e talvolta l’ intervento chirurgico nelle fratture gravi.(28) I tumori che possono interessare l’ area metatarsale sono relativi ai tessuti molli, al tessuto osseo ed alla cute. Le neoplasie dello scheletro e dei tessuti molli nel piede sono relativamente rari, la Società Americana diOrtopedia e Traumatologia, ha stimato circa il 5% la percentuale di localizzazione al piede di tali patologie. La frequenza di osservazione di neoplasie a partenza dai tessuti molli supera quella dei tessuti ossei con un rapporto di di 10:1, e l’ incidenza delle patologia benigne è del 80-90 % contro un 20-10 % di tumori maligni. Le lesioni tumorali o simil tumorali benigne sono rappresentate dal condroma che è la forma più frequente, il fibroma, l’ osteoma osteoide, la sinovite villonodulare pigmentosa, il condroblastoma, l’osteoblastoma, l’ osteocondroma, il tumore a cellule giganti. Le patologie maligne sono rappresentate dal sinivial sarcoma che ha una netta prevalenza nell’ avampiede, il fibroma condromixoide, il condrosarcoma ed il liposarcoma. Nonostante la rarità di queste patologie bisogna tenere in considerazione la possibilità della loro insorgenza anche negli atleti. Il quadro clinico anamnestico, gli aspetti radiografici, l’ aspetto macroscopico alla biopsia ed il risultato istologico rappresentano anche nell’ avampiede, l’ iter indispensabile per una corretta diagnosi.(29) Il melanoma è una neoplasia maligna, rara che può interessare la cute del piede, può evolvere attraverso un periodo radiale seguito da una fase a sviluppo verticale, oppure avere un espansione piuttosto superficiale. La localizzazione nel piede rende la lesione più aggressiva per il continuo traumatismo con la calzatura e l’ impatto con il suolo. Anche la presenza di nei nell’ area plantare non va sottovalutata in quanto lo sfregamento e gli urti per il cammino e la corsa potrebbero alterare o accelerarne l’ evoluzione maligna. Da una ricerca epidemiologica condotta nel 1999 da Bardelli e Torelli l’ incidenza del dolore a carico del piede, escludendo l’ articolazione tibio-tarsica, è di quasi 8 a 1 a favore dell’ avampiede su un totale di 997 piedi dolorosi 878 erano metatarsalgie e la maggiorparte appartenevano al gruppo delle alterazioni biomeccaniche.(8) Una delle cause più frequenti di metatarsalgia negli sportivi è rappresentata da alterazioni della biomeccanica del piede ed in particolare da tutte quelle situazioni caratterizzate da una pronazione anomala dell’ articolazione sottoastragalica, le quali vengono denominate sindromi pronatorie del piede (9).Una persona normale compie in una giornata in media dai 10000 ai 15000 passi e l’ avampiede, per oltre il 40% di ogni passo, sopporta il peso del corpo.
Esso inoltre provvede all’ accelerazione del corpo e durante i gesti sportivi sopporta stop e scatti improvvisi ed elevate forze di taglio. Alla regione metatarsale compete, congiuntamente con il retropiede ed in minima misura al mesopiede, il trasferimento dei carichi dal piede al terreno durante la fase d’ appoggio della deambulazione. La fase d’ appoggio della deambulazione comprende la fase di contatto del tallone al suolo, la fase di appoggio di tutto il piede e la fase di appoggio dell’ avampiede e delle dita durante il quale il carico passa progressivamente dai metatarsali più laterali alle dita corrispondenti e da ultimo all’ alluce. Alle articolazioni metatarso-falangee compete, durante il periodo propulsivo, la trasmissione dei carichi dal metatarso alle dita. I tipi di metatarsalgia corrispondenti sono quelli a patogenesi biomeccanica, derivano dalla compromissione della funzione di trasmissione dei carichi dal piede al suolo da parte dei metatarsali e dalle dita. La deambulazione si realizza attraverso una serie di movimenti, innanzitutto sul piano traverso ed in misura minore sui piani sagittale e frontale. Ogni movimento dell’ arto in appoggio è prodotto da una forza che trasmessa al suolo provoca una reazione uguale e contraria. Le reazioni del terreno si possono scomporre in forze verticali e forze di taglio orizzontali, sagittali, trasversali e torsionali.
Durante la fase di appoggio queste forze subiscono continue variazioni d’ intensità, raggiungendo il loro massimo durante l’ atterraggio e nella fase propulsiva soprattutto per le forze verticali che possono superare di molto il peso corporeo. Fanno eccezione le sole forze torsionali, per le quali la massima intensità si raggiunge alla fine della mid-stance. L’ interazione delle forze a livello articolare può provocare compressione, inclinazione o rotazione reciproca dei capi articolari, mentre la compressione che si esercita sui capi articolari favorisce la trasmissione delle forze senza compromettere l’ integrità e stabilità articolare, le forze che provocano un’ inclinazione o una rotazione reciproca dei dei capi articolari (momenti di forza rotatori) devono essere contrastate dalla resistenza delle strutture capsulo-legamentose e dall’ azione muscolare, perché sia preservata l’ integrità articolare. Se prevalgono i momenti di forza rotatori sulle forze di compressione, le articolazioni possono divenire instabili; i muscoli sono costretti ad un maggiore lavoro per controllare i movimenti e i capi articolari possono essere sollecitati a muoversi in direzioni diverse da quelle fisiologiche e o oltre i limiti fisiologici di movimento. Parliamo in questi casi di ipermobilità. Capsule e legamenti per effetto di sollecitazioni anomale e prolungate, cedono: le articolazioni diventano lasse ed i capi articolari possono prima sublussarsi e poi lussarsi.
All’ ipermobilità deve imputarsi la comparsa di deformità, sub lussazioni e lussazioni delle articolazioni metatarso-falangee, mentre la perdita della congruenza articolare è la responsabile della comparsa di manifestazioni artrosiche. L’ eccessivo movimento delle ossa comporta un’ aumento degli sfregamenti delle parti molli perischeletriche rispetto alle calzature, mentre l’ aumento delle sollecitazioni di taglio sulle parti molli plantari, fissate da un lato al suolo e dall’ altro a segmenti ossei ipermobili, provoca la comparsa diborsiti e di lesioni cutanee( fig 1). La massima efficienza nella trasmissione delle forze si ha in quelle situazioni in cui le forze di compressione si esprimono al massimo . In queste condizioni ideali è minimo lo sforzo di muscoli e legamenti per stabilizzare le articolazioni. Quando l’ articolazione sottoastragalica è supinata l’ asse obliquo di rotazione dell’ articolazione mediotarsica forma un angolo minore rispetto al piano sagittale ( fig 2 ).
In queste condizioni le reazioni del terreno esercitano sulle superfici articolari della mediotarsica un’ azione di compressione molto maggiore del momento di rotazione che deriva dalla loro scomposizione rispetto all’ asse di rotazione: l’ avampiede è stabilizzato, si blocca sul retropiede e pertanto i metatarsali sono in grado di trasmettere il carico al suolo e alle rispettive dita. Al contrario, quando l’ articolazione sottoastragalica è pronata, l’ asse obliquo dell’ articolazione mediotarsica è maggiormente inclinato rispetto al piano sagittale, maggiori sono le capacità di movimento della mediotarsica su questo piano e le reazioni del terreno inducono momenti di forza rotatori, che tendono a provocare una dorsiflessione dell’ avampiede sul retropiede e che prevalgono sulle forze di compressione: l’ avampiede e quindi tutti i metatarsali divengono ipermobili. In un limitato numero di casi la metatarsalgia può essere imputata ad una riduzione dell’ area delle superfici d’ appoggio e quindi un aumento dei carichi per unità di superficie, ciò si può riscontrare in casi di natura post-traumatica, neurologica, o alterazioni morfologiche marcate di piede cavo. I fattori anatomici dell’ avampiede che vanno considerati per la loro importanza nella genesi, l’ evoluzione ed il trattamento delle metatarsalgie sono sostanzialmente tre: formula metatarsale, allineamento metatarsale in carico e parti molli in carico. La formula metatarsale è data dal rapporto in senso antero-posteriore fra gli estremi distali delle teste metatarsali. La formula metatarsale è influenzata oltre che dai rapporti assoluti di lunghezza dei metatarsali, dalla loro inclinazione, che può farli apparire relativamente più lunghi o più corti in proiezione radiografica. Da uno studio su una popolazione di soggetti “normali” la formula più frequente riscontrata è 2>1>3>4>5, le formule che si avvicinano a questi valori mostrano un andamento regolarmente parabolico. Un alterazione di questa disposizione, fisiologica, congenita, o acquisita porta sicuramente ad una compromissione della distribuzione dei carichi a livello dell’ avampiede, con relativa concentrazione delle reazioni del terreno sulle teste metatarsali che si vengono a trovare in posizione più avanzata e sulle quali tende a gravare l’ azione di fulcro durante il periodo propulsivo della deambulazione.
CONCLUSIONI
L’ approccio multidisciplinare nella cura delle metatarsalgia permette una visione globale della possibile eziologia ed una più corretta cura. Le cause possono essere molteplici, le più frequenti sono di origine biomeccanica e distrettuale ma è importante considerare l’ esordio come una possibile punta di un’ iceberg che potrebbe nascondere una patologia sistemica o extra distrettuale.
Melanonichia
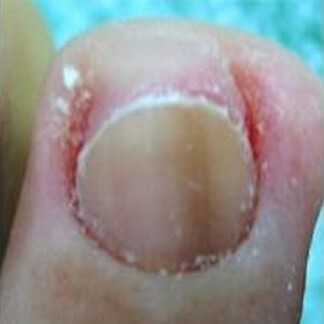
La melanonichia indica un'alterazione del colore della lamina ungueale determinata dalla deposizione di pigmento melanico nell'unghia stessa.
E' possibile classificare la melanonichia in parziale, totale, striata in bande longitudinali o trasversali.
Le cause principali della melanonichia sono: traumi,
patologie sistemiche, farmaci. La melanonichia striata può essere conseguente a nevi della matrice e a melanomi dell'unghia, pertanto è importante nei pazienti caucasici valutare attentamente queste anomalie ed eventualmente indirizzarli ad un accertamento istologico.
La melanonichia striata è fisiologica nella razza nera e asiatica. La melanonichia striata da frizione con la calzatura interessa principalmente il IV° e V° e si manifesta dopo la IV°-V°
decade di vita e consegue all'attivazione dei melanociti ungueali da parte del microtraumatismo.La melanonichia striata si presenta in forma longitudinale, raramente trasversale
La melanonichia conseguente a terapia farmacologia regredisce ma in tempi lunghi in seguito alla sospensione del farmaco. La melanonichia dovuta a nevi e melanomi non regredisce ed è importante una diagnosi differenziale corretta dal melanoma maligno. La pigmentazione scura della lamina dovuta ad ematoma subungueale è temporanea e non interesserà la crescita della nuova lamina ungueale.
Lichen Planus
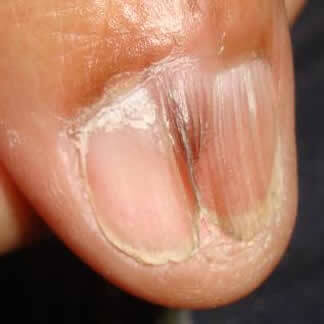
Malattia infiammatoria cutanea pruriginosa che talvolta interessa anche le unghie. Può avere un andamento acuto e diffuso o cronico e localizzato.
L'origine del lichen planus è sconosciuta, è stata riscontrata un'influenza genetica, scompensi immunitari spesso associati a patologie sistemiche.
Il 10% dei pazienti affetti da lichen planus presenta l'interessamento di una o più unghie e raramente sono gli unici sintomi. Gli aspetti clinici ungueali sono caratterizzati dall'infiammazione della matrice che si presenta arrossata, fragilità ungueale con fissurazioni longitudinali e pits. Questi sintomi se non curati progrediscono con una distruzione prima focale e poi totale della matrice. La distruzione focale della matrice porta alla comparsa di una cicatrice detta pterigium che divide in due la lamina. La cicatrice appare come un'estroflessione della piega ungueale prossimale con apice distale. La dimensione della cicatrice è proporzionale alla lesione della matrice. Nel caso di distruzione totale si avrà la scomparsa della lamina. Un aspetto meno frequente è l'interessamento del letto ungueale che si presenta con ipercheratosi ed onicolisi.
Il trattamento terapeutico varia in base alla gravità ed all'estensione della patologia.
Verruca
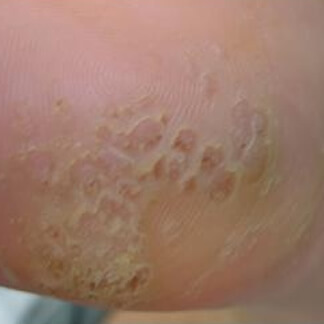
La verruca è conseguente ad infezione virale da human papillomavirus, può essere confusa con callosità.
La sensazione di avere una spina è la sintomatologia riferita più frequentemente nelle verruche plantari. La terapia è varia e si può avvalere di applicazione topica di acidi, azoto liquido, escissione.
Onicogrifosi
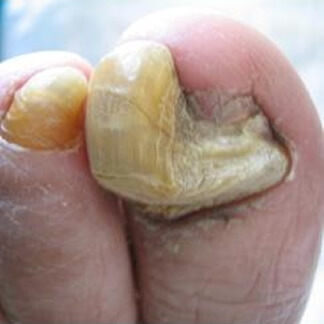
L'onicogrifosi caratterizza l'unghia per una aumentata ipertrofia unita ad una macroscopica deformazione a corno d'ariete.
L'aspetto spiraliforme è determinato da una disomogenea produzione della matrice, la parte più veloce determina la direzione della deformità.
I fattori eziologici più frequenti sono il trauma derivante da un urto violento o dalla compressione della scarpa sull'unghia. Questa patologia ungueale interessa principalmente pazienti anziani con alterazioni ortopediche a carico dei piedi e vasculopatie periferiche, può però essere raramente presente anche in soggetti giovani.
Comunemente è più colpita l'unghia dell'alluce, ma può presentarsi in tutte le unghie dei piedi.
Nella onicogrifosi ereditaria sono coinvolte tutte le unghie dei piedi e delle mani.
La deformità è marcatamente presente nei primi anni di vita ma è sconosciuta la causa eziologica.
La lamina presenta una superficie irregolare con marcate striature trasversali, colorazione brunastra o bruno-nerastra e opaca, lo spessore è elevato.
Negli stadi iniziali quando vi è una leggera ipertrofia dell'unghia la diagnosi può essere difficoltosa. A causa dell'ipertrofia ungueale il taglio risulta difficoltoso e la calzatura facilita una pressione eccessiva a livello ungueale che può favorire la comparsa di dolore. Nei soggetti anziani che trascurano il taglio per la difficoltà che tale operazione comporta, può accadere che il bordo libero dell'unghia penetri nei tessuti molli dello stesso dito o del dito adiacente. Il trattamento consiste nella riduzione dell'ipertrofia ungueale, nella liberazione dei tessuti "afferati" dall'unghia e disinfezione degli stessi.
Ematomi Subungueali
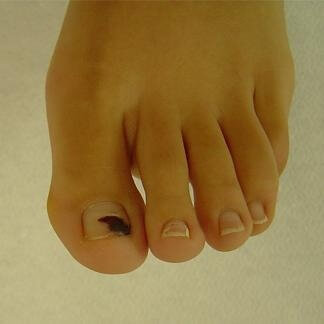
I traumi, singoli o ripetuti, dovuti ad urti, unghie lunghe, scarpe strette, attività sportive o lavorative sono le cause più frequenti di sviluppo degli ematomi subungueali.
Il traumatismo è causa di lesione vascolare con versamento subungueale o a livello della matrice con conseguente pigmentazione della lamina.
Gli ematomi subungueali si presentano con pigmentazione scura o rossastra, ed è importante differenziarli dalla melanonichia. L'ematoma generalmente si forma nella zona prossimale dell'unghia e segue distalmente la crescita della lamina. Quando il trauma interessa la matrice si ha con la crescita della lamina la comparsa di onicomadesi parziale o totale e onicolisi in corrispondenza dell'ematoma.
Nei casi in cui il trauma provochi un ematoma doloroso, è indicato forare la lamina per permettere al liquido ematico sottostante di fuoriuscire al fine di evitare un danno alla matrice.
Piede Diabetico
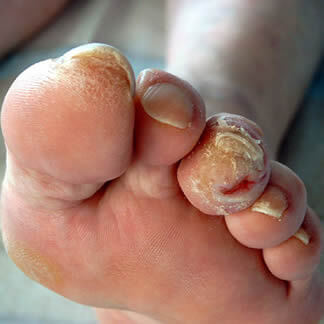
Il diabete è una patologia metabolica che crea alterazioni in vari organi e strutture dell' organismo quali la vista, i reni, il sistema vascolare, il sistema nervoso, il cuore ed il piede. La figura del podologo è parte integrante del team multidisciplinare per la cura e la prevenzione delle amputazioni del piede. La prevenzione necessita di una precoce diagnosi e un controllo periodico degli arti inferiori.
Nel piede e nella gamba ci sono vari segni e sintomi che possono richiamare l' attenzione nel paziente diabetico di un deterioramento dello stato di salute delle estremità inferiori:
- cambiamento del colore della cute
- aumento o diminuzione della temperatura della cute
- gonfiore del piede o della gamba>
- dolore alla gamba o ai piedi
- ulcerazioni che guariscono lentamente
- infezioni micotiche ungueali
- secchezza della cute e ragadi
- scomparsa dei peli
- riduzione della sensibilita' tattile e dolorifica
PREVENZIONE
Quando e' presente la neuropatia e/o la vasculopatia diabetica a livello dei piedi e' importante non camminare scalzi, controllarne quotidianamente visivamente l' integrita' della cute e l' assenza di oggetti all' interno delle calzature per l' alterata o assenza di sensibilita'.
- E' necessario l' applicazione quotidiana di crema emolliente per mantenere elastica la cute.
- Il taglio delle unghie e' importane sia fatto dal podologo
- Effettuare doppler arterovenoso degli arti inferiori una volta all' anno.
- Utilizzare calzature progettate per i piedi diabetici e l' utilizzo di ortesi plantari realizzate sul calco dei piedi.
Il podologo si occupa della cura dei piedi, della valutazione della sensibilita', della presenza dei polsi arteriosi, dell' asportazione delle ipercheratosi, del taglio delle unghie, delle medicazioni delle ulcere, della analisi del cammino,della realizzazione di ortesi plantari su calco.
